コロナ禍における自己管理の重要性
コロナウイルスの流行で在宅時間の平均時間が増えつつあり、現状すぐに症状として問題が現れる可能性は高くはないですが、5年後10年後に3大生活習慣病の患者様が急激に顕在化する可能性を非常に危険視しています。
その主な理由として、外出機会の減少に伴う運動不足、病院に行く事によっての感染リスクを避けることによる健康診断の未受診、ビジネスマンの方の多くが「新しい生活様式」によって、生活ルーティンが大幅に変わったため、食生活の乱れ・不安定な生活習慣になってしまったことにあります。
しかしながら、これらの影響というのは、実は健康への関心が高い人はそれほど大きな影響を及ぼしておらず、影響を受けている人の多くは、もともと健康意識が低い層です。
そこで今回は医療現場から見た、健康に関心の低い層へのアプローチ方法をお伝えします。
SDM理論を応用した指導法
健康への関心度の低い患者様は、自身の病気や治療にもあまり関心がなく、指導に対してもあまり前向きに取り組めていないため、「まだ重症じゃないから」「それなりに取り組んでいるのに」「やるべきことはわかっている」といった反応が返ってきます。
恐らく、医者任せであったり、指導される栄養士さん・保健師さんに言われた通りにさえすれば…といったところです。
なぜそのように受け取られてしまうのとかというと、患者様と医療従事者の間には少なからず病気に対する認識に差があることが最も大きな原因です。
患者様は、自身の健康状態を抽象的なイメージでとらえており、解決策も抽象的です。
一方で我々医療従事者は、様々なリスクを具体的にとらえており症状も細かく認識しています。
また、それぞれに対応する解決方法も具体的であることが多いです。
生活習慣病の治療は特に、投薬によるものだけでなく、生活習慣・食事習慣の改善等、患者様の治療協力が必要不可欠です。
しかしこれだけ認識に差があるままでは、たとえ患者様の協力があっても、互いに納得のいく結果は生まれにくいというのが問題です。
ではどういう指導法が必要なのでしょうか。
主に欧米で使用されている、SDM理論というものがあり、治療や指導を導入する前のプロセス【診察室でのコミュニケーション】が、具体的な変化を生むという理論です。
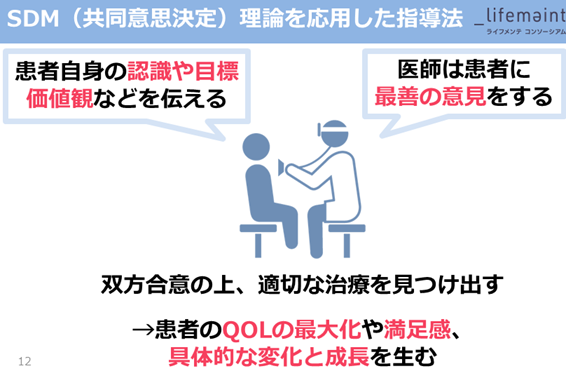
具体的な変化とは先ほどもあったように、リスクの見え方が変わったり、自らが治療方針に参加したりといったところです。
このSDM理論で行うことといえば、患者様自身の価値観などを伺い、病気に対しての認識を合わせ、共に治療法や目標を決定することです。
治療の必要性や納得度、病気の当事者意識が高まることで、治療に前向きになり、結果として症状が良化する傾向にあるといったメリットがあります。
患者様のQOL(生活の質)の最大化も治療の目的となってきており、医師主体の治療から、患者様主体の治療に変わってきているのが昨今の主流です。
SDM理論を応用した健康に関心の低い層への最善の指導法は、まず診察室でのコミュニケ―ションを深め、病気や治療に対しての認識を合わせる、次に取り組みやすく、主体性をもって継続できる支援策を提示することです。
患者様それぞれの性質にあった支援策を提示することが何よりも重要です。
所謂ポピュレーションアプローチで最適化することよりは、ハイリスクアプローチでマンツーマンで行うオーダーメイドの指導や治療というのが今後より成果を発揮する可能性が非常に高いと考えています。
病気を可視化する二つのツール
ここまでは、どのような理屈でリスクアプローチに取り組むべきかをお話したましたが、ではどうやって(How To)について触れていきます。 ソルセイブとフリースタイルリブレは、患者様の体の状態を具体的に見える化するためのツールとして、診療室内で使用しているものです。
①ソルセイブ(アドバンテック東洋株式会社)
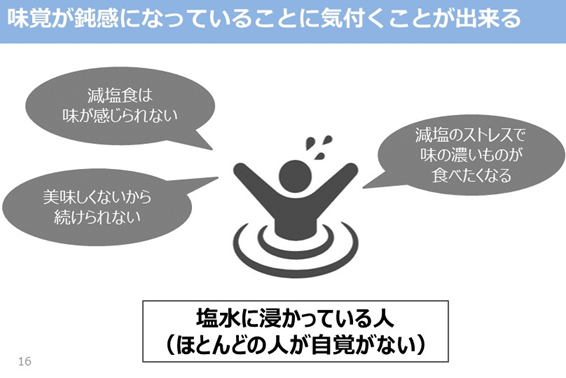
異なる濃度の食塩水を浸したシートを舌において味覚を確認するものです。塩分の感度の見える化、共通認識、言語化できるようにするために非常に役立つツールです。
ソルセイブの本質は、塩分感度を楽しんで調べてもらうことに加えて、味覚が鈍感になってしまっていること自体が病気なのだと気づいてもらうことにあります。 感度の低い方は、減塩にストレスを感じ、食事制限に後ろ向きな方がほとんどです。味の薄い料理は楽しめないと思われがちです。
あまり知られていませんが、実は個人の味覚というのは細胞の変化と共に2週間程度で変わると言われており、長期的かつ段階的に減塩を進めていけばストレスが少なく継続的な食習慣の改善をもたらすことができます。
そのため、ソルセイブはご自身の味覚感度を自覚していただき、減塩のステップを提示することによって食習慣の変容のリテラシーを高めることが可能です。
②CGM
腕にセンサーを取り付け、リーダーで計測値を読み取ることで、間質液中のグルコース(ブドウ糖)濃度を測定できます。目標値を設定をし、血糖トレンド(変化値の波)を可視化、自ら考えて食事のバランスをコントロールできるよう促します。
最近の流行は、ポイントではなくトレンドで血糖が測定できるデバイスを使用することです。測定のタイミングが柔軟になり、低血糖を見逃す心配がなくなるという医学的なメリットもあるが、なにより、患者様自身がご自身の体で起こっている血糖値の変動というのがリアルタイムで見えるということにメリットがあります。
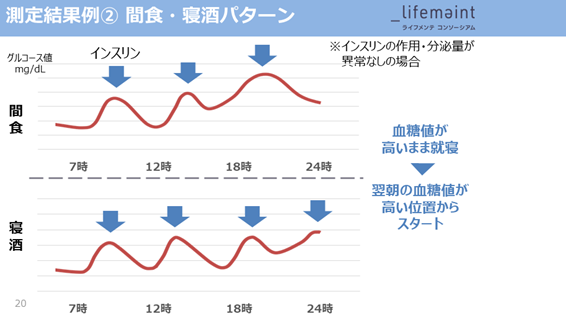
血糖トレンドと食事指導
ここからは大きく分けて3つの悪い血糖トレンドを紹介します。
(基本的に、食事をとってから30分後程度を目安に血糖値が上昇)
朝食抜きという不規則な食生活を続けると、習慣的に昼食の量が多くなり、習慣的に血糖値が低い状態から急上昇する(血糖スパイク)。血糖スパイクは、病状を悪化させてしまう大きな要因の一つになります。
食習慣が不規則で間食を多くとってしまうことによって、血糖スパイクが起こってから血糖値が下がりきらずに、複数回血糖スパイクが起こってしまうパターン。
高い血糖値が続いている状態から、宴会や寝酒などをして就寝することにより、翌朝血糖値が高い状態から一日がスタートしてしまうことによって、血管をぼろぼろにしてしまうパターン。
こういった不健康な悪習慣を見える化し、血糖スパイクを体感することで、不規則な食習慣や間食などが、ご自身の身体にとってどれほど危険なのかを実感していただくことで、当事者意識と納得度を高め、食習慣の変容を自発的に生むことにつなげるのです。
ビジネスマンの方の血糖トレンドを見てみると、昼食後には血糖値が200を超えてしまう非常に危険な状態が見受けられることが多々あります。どうしても昼食を外食にせざるを得ない、夕食を外食にせざるを得ないといった理由があるそうです。 自発的な食習慣の変容がないと、いくら食事指導にご理解をいただいていても、患者様の生活スタイルによってはこの様な日も生まれてしまうといった問題もあります。
継続しやすい改善策を提示する
指導のみならず、実際に口にする食事を選び、提供することが、症状良好に直結します。
しかしながら、食事を制限されていると感じさせず、患者様も楽しんで食習慣の変容を実現できるものはないかと考えています。
そんな中で出会った商品『糀入りもちもち玄米』をLifeMaintコンソーシアムの糖尿病腎症重症化予防プログラムにおいて患者様に提供しています。
『糀入りもちもち玄米』は食感が良く、また甘味があり、かつ満腹感が高いので、継続的な食事変容が望まれる。また一般的な白米と比べ、食物繊維や乳酸菌を効率よく摂取できるため、糖尿病予防や肥満予防にとっても強い味方であり、美味しく楽しく続けやすい、制限のイメージをなるべく与えない、生活スタイルに合わせやすいレトルトだけど健康な食事に導きます。
今回はこころダイニングの『糀入りもちもち玄米』と食事指導について、こころダイニング代表取締役社長の茶谷 良和様と、櫻岡医師の対談を用意しています。
対談の内容は次回のニュースリリースでお伝えさせて頂きます。